Diabetes e visão: entenda tudo sobre os problemas de visão relacionados à doença
Diabetes e visão: entenda tudo sobre os problemas de visão relacionados à doença
Conheça sobre a principal causa de cegueira nessa fase
Conheça sobre a principal causa de cegueira nessa fase
Faça nossos testes de avaliação de risco de doenças na retina
Faça nossos testes de avaliação de risco de doenças na retina
DESTAQUES
Cuidar da saúde dos olhos é uma necessidade que deve ser aprendida desde a infância, para evitar que pequenos problemas se tornem grandes no futuro. Mesmo com todos os cuidados, às vezes os incômodos aparecem, e aí é preciso tratar.
Leia maisDiabetes: uma visão geral sobre a doença
Neste vídeo o Dr. Drauzio Varella e seu convidado Dr. Fernando Malerbi, oftalmologista, abordam os principais sintomas associados a cada tipo de diabetes (tipo I e tipo II) e a importância de um diagnóstico precoce da doença.
Enxergando além do diabetes
Entenda nesse vídeo como o diabetes mal controlado pode afetar diferentes órgãos, incluindo os olhos. Saiba como esta condição pode afetar a visão e quais são os cuidados para prevenção e tratamento.
Como o diabetes afeta o nosso corpo
Você sabia que o diabetes é uma doença sistêmica? Isso significa que ele afeta os vasos sanguíneos em todo o corpo. O aumento da glicose no sangue pode representar riscos para órgãos-alvo, como a retina e os rins. Entenda neste vídeo como identificar esses riscos e se prevenir.
A importância da dieta e do exercício físico para pacientes com diabetes
Neste vídeo, o Dr. Drauzio Varella e o Dr. Fernando Malerbi abordam como o diabetes pode causar problemas de cicatrização e por que a dieta e a prática de exercícios físicos são fundamentais para manter a qualidade de vida.
Perda da visão em pessoas acima de 50 anos
Você sabe o que é degeneração macular relacionada à idade? Quais as complicações e tratamento? Neste vídeo, o Dr. Drauzio Varella e o Dr. Ronaldo Sano, oftalmologista, discutem sobre o tema e os cuidados necessários envolvendo a perda de visão em pacientes acima de 50 anos.
Degeneração macular seca e úmida: qual a diferença entre elas?
Você sabia que existem dois tipos de degeneração macular? A seca e a úmida. Essa condição está presente no cotidiano de alguns pacientes acima de 50 anos. Entenda a diferença e os cuidados para cada uma delas.
Qual o futuro do tratamento da degeneração macular?
Saiba como funciona o tratamento dessa condição e qual o próximo passo dos recursos terapêuticos para os pacientes.
Principais causas da cegueira
A cegueira possui diversas causas e, neste vídeo o Dr. Drauzio Varella e a Dra. Nilva Bueno, oftalmologista, abordam quais os principais motivos relacionados à perda de visão com a idade.
Diagnóstico precoce e cuidados com a perda da visão
Entenda neste vídeo quais são os primeiros sinais e sintomas relacionados à perda de visão e como o diagnóstico precoce com um oftalmologista tem papel fundamental na prevenção e nos cuidados com a saúde ocular.
Quais sinais estão presentes na perda de visão relacionada à idade?
Você sabia que tortuosidade das imagens e mancha preta no campo de visão são sintomas de degeneração macular? Neste vídeo o Dr. Drauzio Varella e a Dra. Nilva Bueno abordam os principais sintomas relacionados à perda da visão.
DMRI
DMRI
DMRI causa perda rápida da visão central. Tipos, sintomas e diagnóstico. Assista ao vídeo explicativo.
- 00000

Longevidade da visão
DMRI
O que é?
A Degeneração Macular Relacionada à Idade (DMRI) é uma doença degenerativa da retina, que causa perda rápida da visão central e é a principal razão de cegueira, em pessoas acima de 50 anos, nos países desenvolvidos.
Para entender melhor, assista ao vídeo:
Video title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua.
Consequência da DMRI
Em pessoas com DMRI, a visão central é gradualmente destruída, de forma indolor. Essa visão central é necessária para ver as coisas claramente. Sem ela, atividades como reconhecer rostos, ler e dirigir são difíceis ou impossíveis.
A DMRI afeta uma porção da retina na parte de trás do olho, chamada de Mácula, e cujo centro é chamado de Fóvea. A Mácula é um tecido sensível à luz, necessário para ver pequenos detalhes. As duas formas de DMRI, úmida e seca, afetam a mácula.
Quais são os tipos de DMRI?
A DMRI pode ser dividida em dois tipos:
- DMRI seca (não-neovascular ou não-exsudativa)
- DMRI úmida (neovascular ou exsudativa)
Video title
DMRI Seca
A DMRI seca caracteriza-se pela presença de manchas amareladas na área da Mácula chamadas de “drusas”, ou ainda, pela atrofia das células do Epitélio Pigmentar da Retina (EPR).
É uma doença de progressão lenta que, geralmente, termina com a atrofia da região e responde por 90% de todos os casos de DMRI.

Exame de fundo de olho de um paciente com DMRI Seca
DMRI Úmida
A DMRI úmida, também chamada de Degeneração Macular Neovascular, é a forma mais severa da doença. Na DMRI úmida, vasos sanguíneos anormais começam a crescer por baixo da mácula e deixam vazar sangue e fluido. Esse vazamento pode levar ao comprometimento visual permanente de forma rápida.
A neovascularização na DMRI ocorre como resposta a um aporte deficiente de oxigênio nos tecidos da mácula. Ao contrário da DMRI seca, a DMRI úmida tem progressão rápida e, se não tratada em seu estágio inicial, evolui e gera uma cicatriz que elimina a visão central do paciente.
É importante ressaltar que a visão periférica do paciente não é atingida. A DMRI úmida responde por apenas 15% dos casos de DMRI, porém, é responsável por 90% dos casos de cegueira relacionada à DMRI.

Exame de fundo de olho de um paciente com DMRI úmida
4 etapas do desenvolvimento da DMRI Úmida
Etapa 1
O EPR, unido por fortes conexões celulares, forma a barreira hemato retiniana externa, essencial para a manutenção do ambiente retiniano normal.
Etapa 2
Com a deposição de material extracelular e a formação de drusas, a comunicação entre a retina e a coroide com seu suprimento vascular é interrompida, resultando em hipóxia e estresse metabólico.
Etapa 3
Isso pode levar a um colapso no ambiente da retina. Além disso, causa a liberação dos fatores de crescimento, como o Fator de Crescimento Vascular Endotelial (VEGF) e do Fator de Crescimento Placentário (PLGF).
Etapa 4
Esses fatores levam à formação de novos vasos sanguíneos (neovasos), que penetram na retina através da membrana de Bruch e, por serem frágeis, deixam vazar sangue e fluido na mácula. Se a doença não for tratada, pode haver a formação de um tecido cicatricial, com consequente perda de visão central.
Sintomas
Embora os sintomas sejam leves nas etapas iniciais da doença, procure pelos seguintes sinais de alerta:
Visão Embaçada
Isso afeta a capacidade de ver os detalhes de qualquer distância.
Linhas retas parecendo onduladas, distorcidas ou quebradas
Isso pode acontecer com objetos do cotidiano, como um quadro ou porta.
Vendo pontos embaçados ou pretos
Especialmente no centro da visão. Também pode ficar difícil ver rostos pela mancha na visão central.
Dificuldade para diferenciar cores ou contrastes
Aumento na sensibilidade a luzes brilhantes
Ou pode haver problema em se ajustar da luz forte para luz fraca.
Atividades de perto, como ler ou tricotar, vão ficando impossíveis

Se você notar alguma dessas dificuldades, em qualquer momento, converse com seu médico imediatamente. Lembrando que você pode ter apenas algumas delas e, no caso desta doença, podem mudar de um dia para o outro.
Diagnóstico
Como a evolução da DMRI úmida é muito rápida, o acompanhamento regular junto ao oftalmologista é muito importante.
A doença pode ser descoberta por meio do exame de fundo de olho, a oftalmoscopia ou fundoscopia ou mapeamento de retina. Para obter uma imagem clara do fundo do olho (retina), o oftalmologista primeiro dilata a pupila do paciente e, com auxílio de instrumentos e de lentes especiais, consegue examinar o fundo do olho.
A acuidade visual pode ser medida pela Tabela de Snellen (comum nos consultórios) ou pela tabela ETDRS (comumente usada nos estudos clínicos).
A observação de distorção de imagem ou presença de mancha na visão pode ser feita por meio da Tela de Amsler. Trata-se de um teste simples realizado por meio de uma grade de linhas horizontais e verticais, que auxilia na detecção de distúrbios visuais causados por alterações na retina, especialmente na Mácula.

Tela de Amsler

Na presença de qualquer alteração na imagem (linhas tortas ou borradas ou manchas na visão), o médico oftalmologista especialista em retina deve ser consultado.
Fatores de risco que podem levar ao desenvolvimento da DMRI úmida
IDADE
O maior fator de risco. A chance de desenvolver DMRI úmida aumenta com a idade da pessoa.
GENÉTICA
Você pode ter maior risco se algum membro imediato da família tiver DMRI úmida.
DMRI EM UM OLHO
Aumenta o risco de desenvolver DMRI no outro olho.
TABAGISMO
Pode duplicar ou triplicar o risco de desenvolver DMRI.
OBESIDADE
Aumenta a progressão da DMRI.
PRESSÃO ARTERIAL ALTA
Aumenta o risco de desenvolvimento da DMRI.
EXPOSIÇÃO À LUZ UV
Contribui para um aumento no risco de desenvolvimento da DMRI.

Converse com seu médico e faça check-ups regulares, se tiver algum desses fatores de risco de DMRI Úmida
Para entender melhor, assista ao vídeo:
Video title
Tratamento
Sem tratamento, as pessoas diagnosticadas com DMRI úmida devem ficar funcionalmente cegas, em curto prazo. Mas, há tratamentos que podem ajudar a retardar a doença. Em alguns casos, podem reverter a perda de visão.
Fotocoagulação a laser
Tem por objetivo destruir os vasos sanguíneos frágeis e permeáveis que se desenvolvem no olho. Este tratamento é limitado, uma vez que é apropriado apenas para um pequeno percentual de pessoas com DMRI úmida e os vasos podem voltar a se desenvolver.
A Fotocoagulação a laser não é um tratamento amplamente usado.
Terapia Fotodinâmica (TFD)
Um medicamento é injetado no braço do paciente e percorre a corrente sanguínea, incluindo os novos vasos sanguíneos no olho. É emitida uma luz no olho para ativar o medicamento e os vasos sanguíneos frágeis e permeáveis são destruídos.
A TFD pode diminuir a progressão da DMRI úmida, mas não consegue interrompê-la ou restabelecer a visão. Além disso, os resultados frequentemente são temporários e os pacientes podem precisar de múltiplos tratamentos.
Tratamento anti-VEGF
Os tratamentos anti-VEGF bloqueiam os Fatores de Crescimento Vascular Endotelial (VEGF) responsáveis por estimular o crescimento dos vasos novos no olho.
Os procedimentos anti-VEGF têm demonstrado interromper a DMRI úmida e, em alguns casos, reverter a perda de visão. A frequência de injeções no tratamento da DMRI é determinada pelo oftalmologista especialista em retina.
Para entender melhor, assista ao vídeo:
Video title
Conheça a Aplicação Intravítrea
A Aplicação Intravítrea tem um risco inerente de infecção ocular, porém, na prática, com procedimentos de injeção corretos, as infecções intraoculares não são um grande problema durante o tratamento. Técnicas de assepsia devem ser observadas todas as vezes durante os procedimentos de injeção. Dentre os procedimentos pós-injeção, é recomendado ao oftalmologista:
- Avaliar a percepção à luz, achados oftalmológicos indiretos e a pressão intraocular imediatamente após a injeção.
- Instruir o paciente a relatar imediatamente quaisquer sinais de inflamação ou infecção ocular, como dor forte, olho vermelho e baixa visão.
- Monitorar o paciente na semana seguinte à injeção, para permitir a detecção precoce de uma eventual infecção.
Para entender melhor, assista ao vídeo:
Video title
Referências:
Ambati J, Ambati BK, Yoo SH, et al. Age-Related Macular Degeneration: Etiology, Pathogenesis, and Therapeutic Strategies. Surv Opthalmol 48:257–293, 2003.
Schmidt-Erfurth U, Chong V, Loewenstein A, et al. Guidelines for the management of neovascular age-related macular degeneration by the European Society of Retina Specialists (EURETINA). Br J Ophthalmol 2014;98:1144–1167.
Miller JW. Age-Related Macular Degeneration Revisited – Piecing the Puzzle: The LXIX Edward Jackson Memorial Lecture. Am J Ophthalmol 2013;155:1–35.
Lanzetta P, Mitchell P, Wolf S, Veritti D. Different antivascular endothelial growth factor treatments and regimens and their outcomes in neovascular age-related macular degeneration: a literature review. Ophthalmol 2013;97:1497–1507.
Yeoh J, Sims J, Guymer RH. A review of drug options in age-related macular degeneration therapy and potential new agents. Expert Opin. Pharmacother. (2006) 7(17):2355-2368.
ASSUNTOS MAIS BUSCADOS

Retinopatia diabética
Retinopatia diabética
O Diabetes ocorre porque o pâncreas não consegue produzir insulina e/ou o corpo não consegue usar a insulina corretamente.
- 000

Retinopatia diabética
Diabetes
O Diabetes ocorre porque o pâncreas não consegue produzir insulina e/ou o corpo não consegue usar a insulina corretamente. Isso provoca altos níveis de glicose no sangue, o que precisa ser tratado para prevenir complicações graves à saúde. Esse acúmulo de glicose no sangue pode afetar todo o organismo, desde os olhos até os pés.
Video title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua.

Retinopatia Diabética
O que é?
Retinopatia Diabética (RD) é uma doença ocular diabética comum, além de ser a causa mais frequente de novos casos de cegueira em adultos com idade entre 20 e 74 anos.
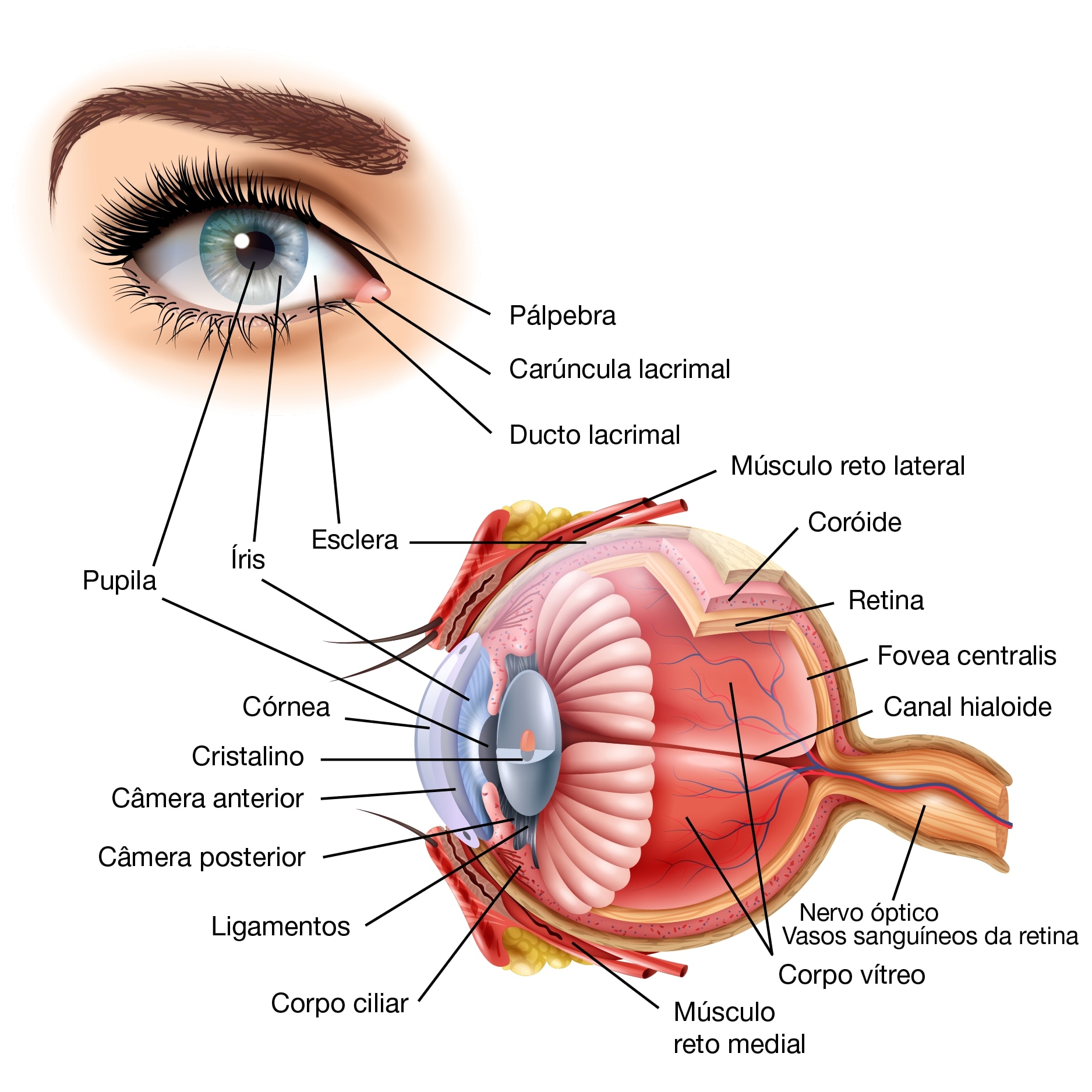
A RD ocorre quando os vasos sanguíneos são danificados devido ao Diabetes. Isso afeta a retina, tecido na parte de trás do olho, e a mácula, parte da retina que permite que cada pessoa veja detalhes finos claramente.
Níveis elevados de glicemia podem enfraquecer, danificar ou bloquear os vasos sanguíneos na retina, evitando que receba sangue e/ou oxigênio suficientes.
Às vezes, a parede do vaso sanguíneo pode se romper, resultando em vasos danificados que vazam sangue e fluido para a retina central, causando acúmulo em uma área da mácula. Isso faz a mácula inchar e ficar mais espessa, o que pode afetar a capacidade de ver corretamente.
Edema Macular Diabético (EMD)
O que é?
O Edema Macular Diabético (EMD), associado à Retinopatia Diabética (RD), é uma das maiores causas de cegueira em pessoas com Diabetes. Estima-se que o EMD afete cerca de 21 milhões de pessoas em todo o mundo.
O EMD está associado ao inchaço ou espessamento da retina e vazamento de sangue e fluido na mácula, uma pequena área na parte de trás do olho que permite a nitidez da visão. Isso dá início a uma série de processos, incluindo o desencadeamento de altos níveis de Fatores de Crescimento Endotelial Vascular, chamado de VEGF.
O excesso de VEGF contribui com o vazamento dos vasos sanguíneos e, em última instância, faz com que a mácula inche e fique mais espessa.

O inchaço da mácula reduz a clareza ou a nitidez da visão a uma distância, e desfigura a visão. Se não for tratado pode levar à perda visual severa, e até mesmo permanente.
Quando tratada em seu estágio inicial, a perda visual pode ser adiada, interrompida e até mesmo revertida.
Para saber mais, assista ao vídeo.
Video title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua.
Sintomas
Como a perda visual pode ocorrer muito rapidamente, é importante fazer exames regulares antes dos sintomas aparecerem. Contudo, metade dos pacientes com Diabetes não fazem exames dos olhos regularmente e são diagnosticados quando é tarde demais para o tratamento ser eficaz.
Além de perda visual relacionada ao EMD, existem outros problemas visuais causados pelo Diabetes que também merecem atenção e podem precisar de tratamento. Por isso, é muito importante sempre conversar com o oftalmologista sobre a prevenção e os exames necessários para identificar e monitorar potenciais complicações.
Ao primeiro sinal desses sintomas, é muito importante consultar um especialista em retina para ter a melhor chance de preservar a visão.
Conheça os sintomas visuais causados pela doença:
- Pontos de perda visual;
- Visão embaçada;
- Visão distorcida;
- Cores que parecem desbotadas ou apagadas.

O paciente com Diabetes deve fazer os exames oftalmológicos regularmente.
Fatores de risco
Qualquer pessoa com Diabetes tipo 1 ou tipo 2 está em risco de desenvolver Retinopatia Diabética (RD) e Edema Macular Diabético (EMD). Por isso, é importante que os pacientes com Diabetes façam exames oftalmológicos detalhados, pelo menos uma vez ao ano.
Quanto mais tempo se vive com Diabetes, maiores são as chances de desenvolver EMD. Alguns dos fatores de risco associados ao Diabetes:
HIPERGLICEMIA
Níveis altos de açúcar no sangue aumentam o risco de desenvolver EMD.
DISLIPIDEMIA
Níveis anormais de colesterol e triglicérides podem aumentar o risco de EMD.
HIPERTENSÃO
Pressão arterial elevada e o dano que esta alteração causa aos órgãos são fatores de risco para EMD.
NEFROPATIA
Doença renal, doença cardiovascular ou doença cardíaca também aumentam o risco.
TABAGISMO
Aumenta o risco de RD, o que está associado ao EMD.
ADESÃO VITREOMACULAR
Uma condição caracterizada pela adesão do vítreo à retina na mácula, que também aumenta o risco de EMD.
GRAVIDEZ
Em mulheres com Diabetes. Exames detalhados com dilatação da retina devem ser considerados durante a gravidez.
OUTRAS CONDIÇÕES E O SEDENTARISMO
Anemia, apneia do sono, genética, consumo frequente de álcool e estilo de vida sedentário.

RD e EMD raramente têm sintomas visuais nas fases iniciais, mas a perda visual pode se desenvolver muito rapidamente. Converse com o médico e faça exames regulares caso tenha algum dos fatores de risco para EMD.
Prevenção
Existem diversos procedimentos importantes para reduzir o risco de Edema Macular Diabético, entre eles, fazer exames regulares para verificar os fatores que podem contribuir para o EMD. Adotar uma alimentação saudável e praticar atividade física, por exemplo, são ações que também contribuem para a prevenção.
Além disso, é recomendado manter o controle dos níveis de açúcar no sangue, pressão arterial e colesterol dentro dos níveis adequados, seguindo as instruções do médico e todas as orientações médicas.
Para conferir mais dicas, assista ao vídeo.
Video title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua.
Exames
Há vários exames que os especialistas usam para detectar e identificar Retinopatia Diabética e/ou Edema Macular Diabético.
| Exame de dilatação | Utiliza uma lente de aumento para avaliar a retina e outras estruturas do fundo do olho a fim de encontrar qualquer alteração. Para os pacientes que convivem com Diabetes, este exame deve ser realizado anualmente. |
| Teste de acuidade visual | Apresenta um gráfico de letras com diferentes tamanhos para medir a visão em uma distância pré-especificada. |
| Tonometria | Mede a pressão do fluido nos olhos. A pressão aumentada é um possível sinal de glaucoma, problema comum e muito grave se não for detectado e tratado prontamente. |
| Angiografia fluoresceínica (AF) | Tira fotos dos vasos sanguíneos da retina para que o especialista em retina possa detectar vasos comprometidos. Isso é feito injetando um corante especial no paciente, sendo a substância transportada através da corrente sanguínea para os vasos sanguíneos da retina, ajudando no exame. |
| Tomografia de coerência óptica (OCT) | Registra imagens tridimensionais e mede a espessura da retina, detectando edema, fluido e outras alterações. |
Tratamento
Embora seja importante que pacientes com diabetes controlem os níveis de glicose no sangue, o EMD requer tratamento adicional.
Conheça alguns tratamentos para EMD disponíveis:
| Tratamentos com agentes antiangiogênicos (anti-VEGF) | Bloqueiam um ou mais fatores que estimulam o crescimento dos vasos e promovem o extravasamento de líquido no olho. Esses tratamentos têm o objetivo de parar a evolução do EMD em muitos pacientes e, em alguns casos, reverter a perda visual, reduzindo o crescimento de novos vasos sanguíneos, diminuindo o vazamento e evitando o sangramento. |
| Fotocoagulação a laser focal | Estabiliza a visão usando um laser, com o objetivo de parar o vazamento na retina e mácula. |
| Vitrectomia | Neste procedimento, o vítreo é removido para melhorar a acuidade visual e manter a anatomia do olho. Essa cirurgia é indicada em alguns casos de sangramento extenso dentro do olho ou quando a mácula está sendo tracionada pelo vítreo. |
| Terapia com corticosteróides | Esses medicamentos têm o objetivo de reduzir o processo inflamatório causado pela doença. |

É essencial falar sempre com um especialista em retina para determinar o tratamento mais adequado para cada caso.
Para entender melhor, assista ao vídeo.
Video title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua.
Referências
- Adamis AP, Altaweel M, Bresler NM, et al. Changes in retinal neovascularization after pegaptanib (macugen) therapy in diabetic individuals. Ophthalmology. 2006;113(1):23-28.
- Al-Latayfeh M, Silva PS, Sun JK, Aiello LP. Antiangiogenic therapy for ischemic retinopathies. Cold Spring Harb Perspect Med. 2012;2(6):a006411.
- American Society of Retina Specialists. What is a retina specialist?
- https://www.asrs.org/patients/what-is-a-retina-specialist. Accessed March 12, 2014.
- The Angiogenesis Foundation. Advocating for improved treatment and outcomes for wet age-related macular degeneration. The Angiogenesis Foundation Web site.
- https://www.scienceofamd.org/wp-content/uploads/2012/02/AMD_Final_Report_2012.pdf. Accessed April 2, 2012.
- The Angiogenesis Foundation. Science of DME Website.
- http://www.scienceofdme.org/en. Accessed March 12, 2014.
- The Angiogenesis Foundation. Science of CRVO Web site.
- http://www.scienceofcrvo.org. Accessed March 12, 2014.
- Autiero M, Luttun A, Tjwa M, Carmeliet P. Placental growth factor and its receptor, vascular endothelial growth factor receptor-1: novel targets for stimulation of ischemic tissue revascularization and inhibition of angiogenic and inflammatory disorders. J Thromb Haemost. 2003;1(7):1356-1370.
- Boyd SR, Zachary I, Chakravarthy U, et al. Correlation of increased vascular endothelial growth factor with neovascularization and permeability in ischemic central vein occlusion. Arch Ophthalmol. 2002;120(12):1644-1650.
- Boyer DS, Hopkins JJ, Sorof J, et al. Anti-vascular Endothelial Growth Factor Therapy for Diabetic Macular Edema. Ther Adv Endocrinol Metab. 2013;4(6):151-169.
- Carmeliet P, Moons L, Luttun A, et al. Synergism between vascular endothelial growth factor and placental growth factor contributes to angiogenesis and plasma extravasation in pathological conditions. Nat Med. 2001;7(5):575-583.
- The College of Optometrists. What is an optometrist?
- https://www.college-optometrists.org/qualifying/a-career-in-optometry/what-is-an-optometrist#:~:text=Previously%20known%20as%20opticians%2C%20optometrists,high%20blood%20pressure%20or%20diabetes. Accessed March 12, 2014.
- The Foundation of the American Academy of Ophthalmology. EyecareAmerica What is an ophthalmologist?
- http://www.eyecareamerica.org/eyecare/tmp/what-is-an-ophthalmologist.cfm. Accessed March 12, 2014.
- Kampik A. Management of diabetic macular edema. Retina Today. July/August 2011:64-66.
- https://bmctoday.net/retinatoday/pdfs/RT0811_feature_kampik.pdf. Accessed 10 April 2014.
- Yamashita H, Eguchi S, Watanabe K, Takeuchi S,Yamashita T, Miura M. Expression of placenta growth factor (PIGF) in ischaemic retinal diseases. Eye (Lond).1999;13(pt 3a):372-374.
ASSUNTOS MAIS BUSCADOS

OVCR
OVCR
A Oclusão da Veia Central da Retina (OVCR) é o bloqueio ou a obstrução da parte final da veia central da retina, localizada no nervo óptico, mais precisamente na lâmina crivosa, e geralmente ocorre onde a artéria central da retina cruza com essa veia.
- 000000000000000

O que é?
A Oclusão da Veia Central da Retina (OVCR) é o bloqueio ou a obstrução da parte final da veia central da retina, localizada no nervo óptico, mais precisamente na lâmina crivosa, e geralmente ocorre onde a artéria central da retina cruza com essa veia.
Quando acontece a oclusão, o sangue que chega à retina pela artéria não tem para onde ser drenado, pois a veia está obstruída. Como consequência, o sangue começa a extravasar dentro do tecido retiniano, causando hemorragias e inchaço da retina, o que diminui a visão.
É uma afecção quase sempre de início súbito, em um olho só, na maioria dos casos, em que o paciente apresenta visão borrada ou defeito de campo visual. Ao examinar o fundo do olho, é possível ver as hemorragias na retina em toda sua extensão, além das veias dilatadas e tortuosas.
A doença subdivide-se em duas linhas: isquêmica ou não isquêmica, dependendo do grau de oclusão da veia.
A OVCR afeta indivíduos de ambos os gêneros, com leve preponderância do sexo masculino, e ocorre com mais frequência entre os 60 e 70 anos de idade. Glaucoma, diabetes, hipertensão arterial e problemas de coagulação sanguínea são patologias consideradas fatores de risco, podendo desencadear a OVCR.
Assista ao vídeo abaixo:
Video title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua.
Causa
A causa da doença é a formação de um coágulo de sangue dentro da veia central da retina, impedindo o fluxo sanguíneo. É uma patologia que possui cura, mas deve ser tratada precocemente, pois pode gerar complicações permanentes que diminuem a acuidade visual ou levam à cegueira, como o Edema Macular e o Glaucoma Neovascular.
Embora o diagnóstico seja basicamente clínico, com o exame de fundo de olho, com a realização de exames complementares, como a Angiofluoresceinografia, é possível distinguir a OVCR da forma isquêmica da não isquêmica. O exame de OCT permite avaliar o edema (inchaço) da retina, mais precisamente na região da mácula, porção da retina responsável pela visão nítida e dos detalhes.
Sintomas
O quadro clínico da OVCR é caracterizado por uma diminuição da acuidade visual de forma súbita e sem dor. O grau dessa diminuição depende da severidade do quadro, podendo variar de uma acuidade visual quase normal até a incapacidade para contar dedos a curta distância.
Conheça as principais alterações no exame de fundo de olho:
- Hemorragias retinianas em toda extensão da retina;
- Exsudatos algodonosos (microinfartos da retina);
- Exsudatos duros (depósitos de lipídios e/ou lipoproteínas na retina);
- Dilatação e aumento da tortuosidade venosa;
- Edema de nervo óptico;
- Edema macular.
Referências:
- Maia M, Maia A, Moraes N et al. Oclusão da veia central da retina (OVCR). Acessado em: jun 2015. Disponível em: http://www.universovisual.com.br/publisher/preview.php
- Obstrução de Veia Central da Retina: aspectos clínicos e epidemiológicos. Acessado em: jun 2015. Disponível em: http://www.portaldaretina.com.br/home/saibamais.asp
ASSUNTOS MAIS BUSCADOS

PROCURE UM MÉDICO
Precisa falar com gineco?
Agende uma consulta
Faça uma consulta com um ginecologista, na melhor data e horário para você.
Agende um horárioTestes de visão
ASSUNTOS MAIS BUSCADOS











